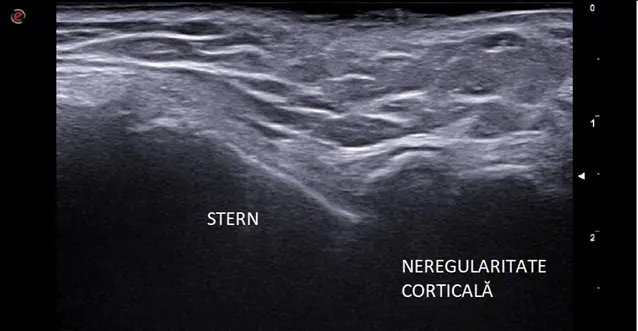
Ghiduri ale Societății Române de Reumatologie
Ghid terapeutic în Poliartrita Reumatoidă
Ghid terapeutic în Spondilita Anchilozantă și Spondilartrite
Ghid terapeutic în Artropatia Psoriazică
Recomandările Societății Române de Reumatologie privind managementul pacienților cu boli reumatice în contextul pandemiei cu SARS-CoV-2
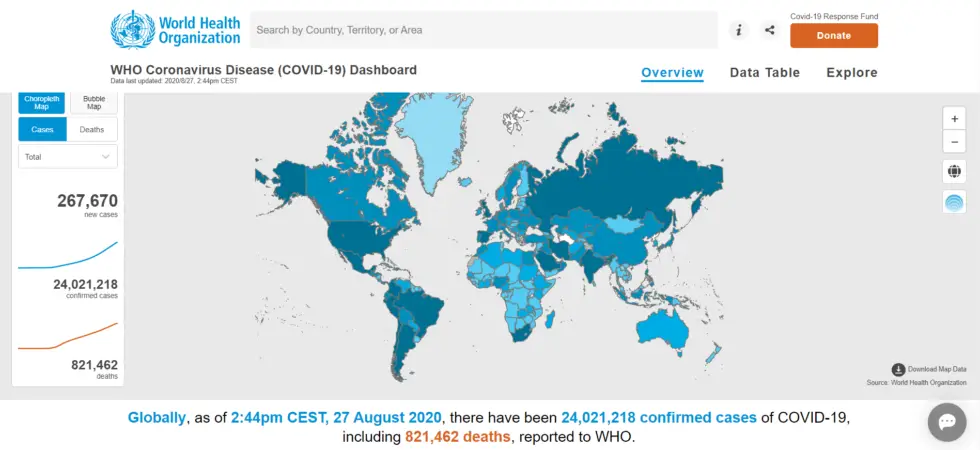
Conform nomenclaturii OMS, afecțiunea denumită „coronavirus disease 2019”, sau abreviat COVID-19 este determinată de un virus ARN ce aparține familiei coronavirusurilor, denumit „severe acute respiratory syndrome coronavirus 2”, abreviat SARS-CoV-2.
Informații covid-19
Acțiuni realizate de Societatea Română de Reumatologie în contextul pandemiei de Covid-19
- 16 martie: Ghid pentru pacientii cu boli reumatice in timpul epidemiei de COVID-19
- 25 martie: Recomandare privind consultatiile la distanta si utilizarea TCZ sc
- 2 aprilie: Informare privind acte normative cu implicatii directe in acordarea serviciilor medicale pentru pacienti
- 3 aprilie: Informare privind derularea programului de tratament cu Bosentan
- 14 aprilie: Sesiune video interactiva – Recomandările Societății Române de Reumatologie pentru managementul pacienților cu boli reumatice in contextul pandemiei cu SARS-CoV-2
- 27 aprilie: Sesiune video interactiva –Abordarea pacientului cu boli reumatice autoimune în contextul pandemiei cu SARS-CoV-2
- 29 aprilie: Sesiune video interactiva – Terapia biologica in contextul COVID-19 / Perspective clinice
- 7 mai: Sesiune video interactiva – Despre COVID-19, boli reumatice si medicina de familie
- 14 mai: Sesiune video interactiva – Inhibitia JAK in peisajul clinic actual
- 18 mai: Informare privind acte normative cu impact asupra activitatii medicale
- 19 mai: Sesiune video interactiva – Optiuni de management in bolile reumatice inflamatoare in contextul pandemiei cu SARS-CoV-2
- 18 iunie: Sesiune video interactiva – Actualităţi în reumatologie
- 23 iulie: Sesiune video interactiva – Comorbidități și afectări extraarticulare în boli sistemice
- 27 iulie: Sesiune video interactiva – Recomandările Societății Române de Reumatologie pentru managementul pacienților cu boli reumatice in contextul pandemiei cu SARS-CoV-2